80 proc. dzieciaków z Białegostoku chorych na cukrzycę typu 1 ma zakładaną pompę insulinową. W Europie Zachodniej takie urządzenie ma niewiele ponad 20 proc. ich rówieśników. Ale to w naszym mieście maluchy mają dużo większą szansę na normalne życie.
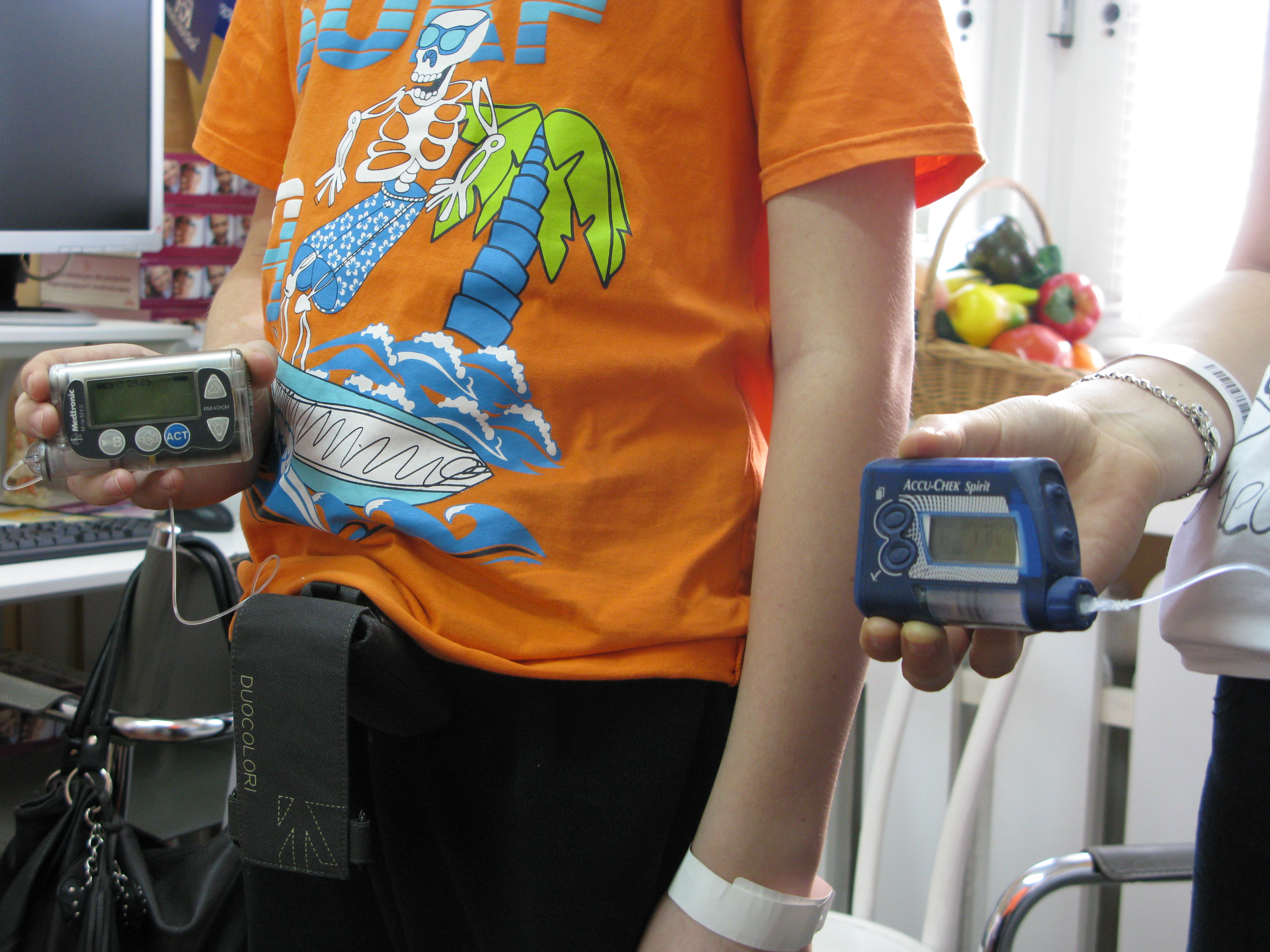
Cukrzycę typu 1 można leczyć na dwa sposoby: zastrzyki z insuliny (najpopularniejsze są tzw. peny, które można określić jako półautomatyczne urządzenie do podawania insuliny) lub za pomocą specjalnej pompy, wielkości telefonu komórkowego, stale podpiętej do organizmu (wkłucie raz na 3 dni). W Uniwersyteckim Szpitalu Dziecięcym w Białymstoku - ale też w Polsce - specjaliści są zdania, że druga metoda jest lepsza. Insulina jest podawana organizmowi w sposób najbardziej fizjologiczny. Poza tym pacjent zyskuje swobodę w codziennym życiu, bo urządzenie w większości przypadków za niego pilnuje całej procedury podawania hormonu.
- Dlaczego więc Europa Zachodnia uparła się przy zastrzykach? - pytam prof. Artura Bossowskiego, szefa szef Kliniki Pediatrii, Endokrynologii, Diabetologii z Pododdziałem Kardiologii w UDSK.
- U nas przełomem były działania Wielkiej Orkiestry Świątecznej Pomocy. Dzięki temu bardzo dużo mówiło się o problemie cukrzycy u dzieci. W efekcie udało się zmienić mentalność ludzi oraz tych, którzy decydowali o sposobach leczenia. Za tym poszły spore zakupy sprzętu i tym sposobem staliśmy się światowym liderem w takim leczeniu - stwierdza prof. Bossowski.
Zdaniem szefa kliniki Europa Zachodnia trochę za bardzo przyzwyczaiła się do tradycyjnej metody. Dlatego już stara się podpatrywać, jak to się robi w Polsce. W zeszłym roku do Białegostoku, do szpitala dziecięcego, przyjechał prof. Christopher Kelnar z Edynburga, prezydent Europejskiego Towarzystwa Endokrynologii Dziecięcej, i był pozytywnie zaskoczony tym, co zobaczył. M.in. także dlatego specjaliści ze szpitala sami jeżdżą na Zachód, by szkolić tamtejszych lekarzy.
W weekend na pizzę
Szymon, 13 lat, od pięciu lat choruje na cukrzycę typu 1 (leczył się obiema metodami): - Pompa jest lepsza. Półtora roku byłem na „penach”, ale nimi trzeba się kłuć pięć razy dziennie. To nie jest fajne.
Zosia, 14 lat, taż ma doświadczenia z obu metod: - Przy zastrzykach trzeba się bardzo pilnować, ile się jada i kiedy. Przy pompie można pozwolić sobie na więcej.
Dr Bożena Florys, lekarz z kliniki: - Proszę sobie wyobrazić np. dwulatka, którego dzień w dzień trzeba nakarmić o tej samej porze, tą samą ilością jedzenia. Ani więcej, ani mniej, nie później i nie wcześniej. A jak dziecko nie będzie chciało jeść, to trzeba mu to wcisnąć, bo to wymuszają „peny”.
Jednak zastosowanie pompy w leczeniu wymaga od pacjenta (i jego rodziny) chęci współpracy z lekarzami. Dlatego właśnie tylko 80 proc. pacjentów otrzymuje pompy. Niezbędne są szkolenia (w tej kwestii jest duży nacisk ze strony kliniki) i przestrzeganie określonych zasad. Co w zamian? Swoboda w życiu. Choćby pizza, lody, czy nawet karkówka z grilla, która jest daniem zakazanym w terapii „penami”.
- Nie oceniając, co jest zdrowe, to karkówka z grilla wchłania się osiem godzin i jest nie do zabezpieczenia insuliną w „penach”. Przy pompie, trzeba tylko pamiętać o właściwym podaniu insuliny. Trzeba mieć wiedzę, jak to się robi, ale to jest trudne tylko na początku - zaznacza dr Florys.
Trzecia droga
Jeżeli cukrzycę u dziecka uda się wykryć bardzo wcześnie i zapotrzebowanie organizmu na insulinę jest niewielkie, to przy spełnieniu innych kryteriów, takiego pacjenta można skierować na terapię komórkami T-regulatorowymi.
To bardzo innowacyjna metoda opracowana przez specjalistów z Gdańskiego Uniwersytetu Medycznego, z którymi współpracują białostoccy lekarze. Polega ona na pobraniu z krwi pacjenta komórek T-regulatorowych, które stoją na straży odporności immunologicznej. Następnie stymuluje się je i namnaża, by przetransferować je do chorego. Dzięki czemu pobudza się organizm pacjenta, by sam produkował więcej insuliny.
- To może być przyszłość. Z grupy kilkunastu pacjentów poddanych tej terapii, po jej zakończeniu, trójce w ogóle nie trzeba było już podawać insuliny. Co więcej przy tej metodzie nie stwierdzono poważnych efektów ubocznych - dodaje prof. Bossowski.
I na koniec prof. Bossowski kolejny raz podkreśla, że przy walce z cukrzycą kluczowa jest edukacja. Nie tylko małych pacjentów, ale przede wszystkim ich rodziców, bo to oni podejmą decyzję o metodzie leczenia. Dlatego jest tak ważne, by wiedzieli, jaki mają wybór i jakie związane jest z tym ryzyko.
Wojciech Więcko